دکتر اینترنتی
مطالب متنوع پزشکی و آموزشیدکتر اینترنتی
مطالب متنوع پزشکی و آموزشیسونوگرافی ان تی چیست؟
امروزه بسیاری از افراد درباره سونوگرافی و کاربردهای آن کم و بیش اطلاعاتی دارند . اما شاید تنها گروهی از مادران باردار و خانواده هایشان با سونوگرافی به نام NT آشنایی داشته باشند .
یکی از تست های غربالگری که برای مادران باردار در هفته یازدهم تا چهاردهم بارداری توصیه می شود، سونوگرافی NT می باشد. NT مخفف nuchal-translucencyبه معنای فضای شفاف پشت گردن است.
در طی این نوع سونوگرافی، متخصص مربوطه با بررسی ابعاد و اندازه های جنین، ابتلای او به بیماری سندروم داون و برخی از ناهنجاری های کروموزومی و مشکلات قلبی مادرزادی را بررسی می کند.
قبلا مادران تنها پس از به دنیا آمدن فرزندشان، متوجه نقص های مادرزادی و ژنتیکی در او می شدند، اما با این تکنولوژی جدید می توان قبل از ورود جنین به ماه چهارم جنینی، از ابتلای او به این ناهنجاری ها اطلاعاتی کسب کرد.
در سونوگرافی NT جنین بیمار چگونه دیده می شود؟
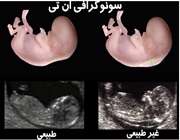
متخصص مربوطه با بررسی اندازه فضای روشن و شفاف در بافت پشت گردن، بیماری را در جنین تشخیص می دهد.
نوزاد مبتلا به ناهنجاری مادرزادی، معمولا مایع تجمع یافته ای در ناحیه پشت گردن خود در طول سه ماه اول بارداری دارد و این فضای روشن، بزرگتر از میزان جنین های سالم و طبیعی می باشد.
سونوگرافی NTچه موقع باید انجام شود؟
سونوگرافی ان تی باید بین هفته های 11 تا 14 بارداری انجام بگیرد، زیرا در محدوده همین سن بارداری، مایع پشت گردن جنین، شفاف و قابل بررسی است.
سونوگرافی NT باید بین هفته یازدهم تا سیزدهم و شش روز انجام شود.
قبل از 11 هفتگی انجام این سونوگرافی امکان پذیر نیست، زیرا جنین بسیار کوچک است و بعد از هفته چهاردهم نیز مایع شفاف پشت گردن جنین، از بین می رود.
سونوگرافی NT چه کاربردهای دیگری دارد؟
علاوه بر تشخیص ناهنجاری های ژنتیکی و مادرزادی، با این نوع سونوگرافی، سن دقیق جنین و موقع دقیق زایمان طبیعی قابل تعیین است.
همچنین در طی سونوگرافی NT ، وجود و یا عدم وجود استخوان بینی هم قابل ثبت و بررسی می باشد، زیرا در ناهنجاری های مادرزادی مثل سندروم داون، تیغه استخوان بینی تشکیل نمی شود.
لازم به ذکر است که استخوان بینی در هر سنی از حاملگی قابل اندازه گیری می باشد و ارزش تشخیصی دارد، ولی به علت همراهی با NT بیشتر در ماه های سه ماهه دوم استفاده می شود.
سونوگرافی NT و استخوان بینی، برای غربالگری بیماری های ژنتیکی شایع و نارسایی قلبی جنین استفاده می شود.
شکل استخوان بینی و زاویه آن با استخوان پیشانی در تشخیص بسیاری از بیماری ها در هر سنی کمک می کند.
علاوه بر مواردی که ذکر شد در طی این سونوگرافی، متخصص مربوطه با اندازه گیری نواحی مختلف بدن جنین، مثلا اندازه دور سر جنین، طول بدن، استخوان ران و استخوان بازو، سلامت جنین را تا حدی بررسی می کند.
چه خانم هایی باید این سونوگرافی را انجام دهند؟
انجام این نوع سونوگرافی برای تمامی زنان باردار مفید است و تا حدی خیالشان را از بابت برخی ناهنجاری های جنین راحت می کند .
اما زنان باردار بالای 35 سال سن و خانم های بارداری که در زایمان های قبلی خود فرزندی با ناهنجاری مادرزادی به دنیا آورده اند و یا در اقوام درجه یک خود، افرادی با ناهنجاری مادرزادی و ژنتیکی دارند، باید این سونوگرافی را انجام دهند.
سونوگرافی NT چگونه انجام می شود؟
در این سونوگرافی، مادر روی تحت دراز می کشد و متخصص مربوطه، حسگر را به ماده ژلاتینی آغشته می کند و بر روی شکم مادر قرار می دهد.
در حین انجام این سونوگرافی، مادر می تواند جنین خود را بر روی مانیتوری که روبرویش قرار دارد، مشاهده کند.
یکی از مزیت های ویژه این آزمایش، غیر تهاجمی بودن آن می باشد که هیچ گونه خطری، مادر و جنین را تهدید نمی کند.
* تذکر مهم
به مادران باردار توصیه می شود که برای انجام سونوگرافی ان تی، حتما بین هفته های 11 تا 14 بارداری به پزشک مراجعه کنند.
انجام این سونوگرافی به همراه آزمایش خون که برای بررسی بیشتر ناهنجاری های جنین انجام می گیرد، ارزشمند است.
انجام سونوگرافی NT و آزمایش خون ناهنجاری های ژنتیکی با هم، قابلیت تشخیصی دارند و به عنوان تست های غربالگری سه ماه اول بارداری به حساب می آیند.
لازم به ذکر است که دقت سونوگرافی، به تنهایی در تشخیص ناهنجاری های جنین حدود 75 درصد می باشد و اگر با آزمایش خون همراه شود، صحت آنها به 85 درصد می رسد.
همانطور که می دانید در آزمایش های پزشکی همیشه درصد خطایی برای اشتباهات قرار می دهند.
در طی آزمایش خونی که از مادر می گیرند، سطح هورمون های بدن مادر اندازه گیری می شود و احتمال ابتلای جنین به ناهنجاری های ژنتیکی مثل سندروم داون و تریزومی 13 و تریزومی 18 را بررسی می کنند. تریزومی به معنای سه کروموزوم به جای دو کروموزوم طبیعی است.
در طی تست های غربالگری سه ماهه اول بارداری، وجود و یا عدم بیماری هایی مانند تریزومی 18 و تریزومی 21 (سندروم داون) و تریزومی 13 بررسی می شود، یعنی کروموزوم های شماره 13 و 18 و 21 جنین را از جهت سه تایی بودن که نوعی ناهنجاری است، بررسی می کنند.
همانطور که می دانید تعداد کروموزم های انسان در هر سلول (غیر جنسی) 23 جفت، یعنی 46 عدد است.
زهره لطیفی
یک بارداری چند سونوگرافی میخواهد؟
یک بارداری چند سونوگرافی میخواهد؟
برای یک خانم باردار، هیچ چیزی لذتبخشتر از دیدن و شنیدن صدای قلب جنینی که در رحماش در حال رشد می باشد، نیست. خیلی از مادران باردار دوست دارند در فواصل کوتاه، عکس جنین خود را بر صفحه مانیتور ببینند و از سلامت او مطمئن شوند.
حتی گاهی این امر به سرگرمی تجملاتی تبدیل میشود و خانمهای باردار هر ماه با مراجعه به پزشک خود، میخواهند عکسی از فرزندشان تهیه کنند و آن را قبل از آغاز عکسهای نوزادی در آلبوم بگذارند و تاریخ بزنند تا در آینده فرزندشان بتواند عکسهای دوران جنینی خود را هم ببیند.
با این همه باید گفت گرچه با پیشرفت علم، سونوگرافی این امکان را ایجاد کرده که پزشک بتواند جنین را ببیند و از سلامت او مطلع شود، اما انجام غیر ضروری و بیش از حد سونوگرافی میتواند مشکلاتی برای جنین پیش آورد.
برای کسب اطلاعات بیشتر در مورد تعداد دفعات لازم سونوگرافی در دوران بارداری و مضرات انجام بیش از حد آن، گفتگویی با دکتر آزیتا صفارزاده، متخصص زنان و زایمان، انجام دادهایم.
انجام چند بار سونوگرافی در طول دوران بارداری الزامی است؟
چهار مرتبه. بار اول در ابتدای بارداری برای آن که مشخص شود بارداری در داخل رحم است یا خارج از آن. بار دوم در هفته دوازدهم بارداری است؛ بار سوم در هفته 22 و بار چهارم در هفته 32.
در هر بار سونوگرافی چه مسایلی بررسی میشود؟
این بستگی به سن جنین دارد. در سونوگرافی که در ابتدای بارداری انجام میشود پزشک میخواهد مطمئن شود بارداری در داخل رحم اتفاق افتاده یا خارج از رحم است.
در هفته دوازدهم ، جنین بسیار شبیه به نوزاد است و پزشک، اندامهای متفاوتی مانند پشت گردن، بینی، معده، مثانه، شکل و فرم سر و متقارن بودن اعضا را بررسی میکند. در این هفته به وضوح صدای قلب جنین شنیده میشود.
آنچه برای پزشک بیش از هر چیز دیگری مهم است، اندازهگیری قد جنین از نوک سر تا پایین باسن است تا بتواند سن دقیق بارداری را اعلام کند. نکته بعدی اندازهگیری عرض گردن است که اگر بالاتر یا مساوی با 3 میلیلیتر باشد، پزشک آزمایش آمنیوسنتز (نمونهبرداری از پرزهای جنینی شناور درون مایع آمنیون) را تجویز میکند تا احتمال وجود هر گونه غیر طبیعی بودن کروموزمی شناخته شود.
در هفته بیست و دوم بارداری جنین از بالا تا پایین بررسی میشود. آنچه بیش از هر چیز دیگری مورد توجه پزشک است، مشاهده اندامهای داخلی به ویژه قلب و سر است. پزشک همچنین میزان رشد جنین و کیفیت تبادلات بین مادر و جنین به کمک بند ناف و جفت و مایع آمنیونی را هم بررسی میکند. در این هفته آنچه بر صفحه مانیتور مشخص میشود، جنینی است که مدام حرکت میکند و تمام اندامهای او شکل گرفته است. همچنین زمان ایدهآلی برای فهم این موضوع است که جنین شما دختر است یا پسر.
در هفته سی و دوم بارداری، بررسی اندامهای مغزی جنین اهمیت زیادی پیدا میکند و این که آیا رشد جنین در حد طبیعی است یا خیر. در واقع در این هفته جنین شما بزرگ شده و جای کمتری برای حرکت دارد. به همین دلیل آنچه شما در صفحه مانیتور مشاهده میکنید، چندان قابل تشخیص نیست، چون اندامهای جنین در هم جمع شده اند.
در چه شرایطی بیش از چهار مرتبه، سونوگرافی تجویز میشود؟
در صورتی که مشکلی در سونوگرافی دیده شود، یا خانم باردار مبتلا به فشار خون یا دیابت یا بیماریهای دیگر باشد، یا احتمال کوچک بودن جنین داده شود، یا بارداری چندقلو باشد، لازم است تعداد سونوگرافیها بیشتر شود.
در این شرایط معمولا در کدام هفتهها تعداد سونوگرافیها بیشتر میشود؟
معمولا در ماه های بالاتر بارداری و نزدیک به پایان بارداری (بین 28 تا 36 هفتگی) احتمال تکرار سونوگرافی به فاصله دو تا سه هفته بسیار زیاد است.
آیا انجام بیش از حد سونوگرافی هم میتواند مضر باشد؟
بله. نباید این را فراموش کرد که سونوگرافی به هر حال از جنس امواج است و میتواند جنین را گرم کند و در صورتی که به دلایلی پزشک تعداد سونوگرافی بیشتری تجویز کند، انجام سونوگرافی دوبعدی بلااشکال است، اما سونوگرافی سهبعدی و چهاربعدی که در آن از چند جهت به جنین اشعه تابانده میشود، میتواند سبب بالا رفتن درجه حرارت جنین شود و در سنین پایین بارداری انجام آن اصلا توصیه نمیشود؛ چون سبب داغ شدن قلب جنین خواهد شد. سونوگرافی نوعی تکنولوژی است که فقط در شرایط لازم باید مورد استفاده قرار بگیرد.
زنان کی باید سونوگرافی کنند؟
سونوگرافی ابزاری مفید در تصویربرداری از رحم، تخمدان ها و فضای لگن در زنان به حساب می آید. لوله های رحمی که وظیفه انتقال تخمک ها را از تخمدان ها به رحم برعهده دارند، به جهت آنکه بسیار باریک هستند، در حالت عادی و طبیعی در سونوگرافی دیده نمی شوند.

سونوگرافی برای تشخیص بیماری های زنان و در بارداری استفاده های متعددی دارد.
از جمله بیماری های قابل بررسی توسط سونوگرافی در زنان می توان به فیبروم و سایر توده های رحم، کیست های طبیعی و غیرطبیعی تخمدان، تومورهای تخمدان، عفونت های لگن و بیماری های سیستم ادراری اشاره نمود.
اکثرا سونوگرافی از روی شکم انجام می شود، ولی در برخی موارد که تشخیص آن بر عهده متخصص زنان یا پزشک معالج شما می باشد، سونوگرافی از داخل واژن صوت می گیرد.
اگرچه سونوگرافی ارزش زیادی در تشخیص انواع سرطان های رحم و تخمدان دارد، اما تشخیص زودرس سرطان های دستگاه تناسلی زنان خصوصا سرطان دهانه رحم تنها با معاینه بالینی و انجام آزمایش سرطان دهانه رحم که پاپ اسمیر نام دارد، امکان پذیر می باشد.
برای شناخت زودرس سرطان دهانه رحم که ممکن است در هر خانمی اتفاق بیفتد، به طور مرتب جهت انجام آزمون پاپ اسمیر به پزشک متخصص زنان مراجعه نمایید.
سونوگرافی در مامایی
کاربردهای متعدد سونوگرافی در مامایی سبب تحول زیادی در مراقبت های بهداشتی از مادر و جنین و نیز مراقبت های دوران بارداری شده است. در ذیل به چند نمونه مهم از این موارد اشاره می شود:
1- تعیین محل IUD
از جمله مهم ترین این موارد می توان به پیگیری محل IUD (ابزاری که برای جلوگیری از حاملگی در رحم زنان قرار داده می شود) اشاره نمود. فردی که IUD برای وی گذاشته شده است، همواره باید به دو نکته توجه داشته باشد :
یکی اینکه IUD در اکثر افراد سبب افزایش خونریزی مخصوصاً در زمان عادت ماهیانه می شود و در نتیجه فرد را مستعد ابتلا به کم خونی فقر آهن می نماید. لذا افرادی که از IUD استفاده می کنند، باید به صورت دوره ای توسط کارشناس مامایی یا پزشک متخصص زنان مورد بررسی قرار گرفته و در صورت لزوم قرص آهن استفاده نمایند.
دوم اینکه، IUD گاهی به جهت حرکات و انقباضات رحم از جای اصلی خود خارج شده و حتی گاهی اوقات از رحم بیرون رفته و وارد حفره شکم می شود. بنابراین فردی که از IUD استفاده می کند باید همواره با بررسی نخ IUD و مشاوره منظم با کارشناس مامایی از وضعیت IUD خود مطلع شود. در مواردی که IUD جابجا شده و محل دقیق آن مشخص نیست، سونوگرافی اولین قدم در شناسایی محل IUD به حساب می آید.
2- سونوگرافی در تعیین سن حاملگی
سونوگرافی در ماه های مختلف حاملگی قابل انجام است، اما طبق مطالعات انجام شده بهترین زمان تعیین سن حاملگی و میزان تکامل جنین هفته های 18 تا 20 بارداری است (منظور هفته های 18 تا 20 پس از آخرین قاعدگی زن است)، اما برای تشخیص برخی اختلالات مانند عدم شکل گیری مغز جنین، تشخیص دوقلویی یا چندقلویی، وجود یا عدم وجود جنین (رحم فاقد جنین) انجام سونوگرافی در کمتر از 12 هفتگی حاملگی نیز توصیه می شود.
برای کاهش خطا در تعیین سن بارداری، سعی کنید همیشه زمان شروع آخرین قاعدگی خود را در تقویم یادداشت نمایید، چون کارشناس مامایی و پزشک متخصص زنان و همچنین متخصص رادیولوژی برای تفسیر بسیاری از یافته های بالینی و تنظیم برنامه تشخیصی و درمانی شما به این زمان نیاز دارند.
3- بررسی سقط جنین
سونوگرافی همچنین در بررسی سقط جنین و تعیین بیمارانی که در خطر سقط قرار دارند و نیز حاملگی های خارج رحم و مرگ جنین در داخل رحم به کار می رود.
خانم های باردار، خصوصا خانم هایی که سابقه سقط جنین داشته اند، باید در صورت خونریزی از دستگاه تناسلی زنانه در هر زمان از حاملگی، کاهش حرکات جنین و یا از بین رفتن حرکات جنین، بلافاصله و به صورت اورژانسی به یک مرکز تخصصی زنان و زایمان مراجعه نمایند.
4- بررسی ناهنجاری های جنین
بسیاری از ناهنجاری هایی را که منجر به اختلال شکل بدن جنین می شوند، می توان در جنینی که در رحم به سر می برد، از طریق سونوگرافی تشخیص داد. از جمله این نقایص می توان به بزرگی سر جنین، عدم تشکیل مغز در جنین، شکاف های ستون فقرات و بیرون زدگی نخاع، ناهنجاری های گوارشی و اختلالات کلیوی در جنین اشاره نمود.
آمادگی های پیش از سونوگرافی رحم
1- مثانه باید پر از آب باشد، زیرا مثانه پر همانند یک ذرهبین برای بررسی رحم و تخمدان ها در سونوگرافی عمل نموده و موجب شفافیت تصویر می شود. به علاوه مثاثه پر، گازهای روده را که مزاحم سونوگرافی هستند به بالا رانده و آنها را از صحنه تصویربرداری دور می سازد.
2- نوشیدن آب، چای، آب میوه و دیگر مایعات برای پر شدن مثانه کافی است. لذا هیچگاه از داروهای ادرار آور، خصوصا بدون توصیه پزشک استفاده نکنید.
3- در سونوگرافی از زنان باردار تا هفته دوازدهم حاملگی، مثاثه باید کاملا پر باشد، ولی برای ماه های بالاتر، نیازی به پربودن مثانه نیست.
4- برای انجام سونوگرافی از داخل واژن، مثانه نیمه پر کافی است. در این حالت مثانه خیلی پر ایجاد مزاحمت می کند. بنابراین اگر در مواردی قرار باشد سونوگرافی از روی شکم انجام گیرد، ابتدا با مثانه پر مراجعه نمایید. سپس کمی از ادرار داخل مثانه در صورت لزوم تخلیه شده و سونوگرافی داخل واژن انجام می شود.
5- سونوگرافی باید از روی پوست و با ژل مناسب انجام شود.
6- وجود موی اندک در ناحیه سونوگرافی مزاحمتی ایجاد نمی کند، ولی در مواردی که موی بیش از حد در محل وجود دارد، باید قبل از انجام سونوگرافی نسبت به تراشیدن آن اقدام نمود.
7- هنگم داشتن زخم باز نمی توان سونوگرافی انجام داد، زیرا ژل سونوگرافی موجب تحریک زخم یا آلودگی بیشتر آن می شود.
8- همیشه قبل از انجام سونوگرافی، پزشک خود را از سابقه عمل های جراحی قبلی خود مطلع نمایید.
9- انجام سونوگرافی داخل واژن در ماه های پایین حاملگی اشکالی ندارد و در ماه های بالاتر نیازی به ان
جام این روش نیست.
سونوگرافی همیشه لازم نیست
سونوگرافی یکی از رایجترین و مفیدترین روشهای تشخیصی برای بررسی بیماریهاست. با وجود این که تقریبا همه مردم این روش را میشناسند و اکثر آنان از این روش برای تشخیص بیماریهایشان استفاده کردهاند، ولی چند موضوع مهم وجود دارد که دانستن آنها مفید است.

ابتدا این که سونوگرافی یک روش تشخیصی است و با انجام آن هیچ بیماری درمان نمی شود.
بر خلاف تصور بسیاری از مردم، اگر بیهوده این روش استفاده شود نه تنها فایده ای ندارد بلکه گاهی باعث مشکلات فزاینده ای می شود. با ذکر چند مثال این موضوع را توضیح می دهم.
فرض کنیم فردی که از نظر تیروئید مشکلی ندارد، یک سونوگرافی تیروئید انجام دهد و همکار رادیولوژیست چند ندول سه میلی متری در تیروئید او گزارش کند.
بعد این بیمار به پزشک مراجعه و او به اشتباه اقدامات تشخیصی دیگری برای او درخواست کند و مدت ها این بیمار برای یافتن اهمیت این چند ندول ریز در تیروئید خود دچار اضطراب و سرگردانی شود.
همچنین پول و انرژی زیادی نیز صرف کند. این در حالی است که ندول های ریز بسیار شایع هستند و تا زمانی که بزرگ نشوند، ارزش تشخیصی ندارند.
از طرف دیگر سونوگرافی تیروئید، روش تشخیصی برای چکاپ افراد سالم نیست و نباید از این روش بدون داشتن دلیل خاصی استفاده کرد.
دیگر آن که سونوگرافی فقط برای تشخیص بیماری های اعضای توپر یا حاوی مایع استفاده می شود و برای اعضای تو خالی و استخوانی کاربردی ندارد.
این در حالی است که بسیاری از افراد فکر می کنند می توان برای تشخیص هر بیماری از این روش استفاده کرد و بارها به پزشک مراجعه می کنند و درخواست دارند برای تشخیص بیماری ریوی یا مغزی یا بیماری های روده و معده از آن استفاده کنند، در حالی که در این موارد سونوگرافی کاربرد چندانی ندارد.
همچنین استفاده از سونوگرافی فقط زمانی فایده دارد که یک پزشک بخواهد با این روش به بیماری خاصی برسد.
مثلا بخواهد وجود کیسه صفرای دچار آسیب را تشخیص دهد یا بخواهد سلامت جنین را بررسی کند یا جدار مثانه را بسنجد. این در حالی است که گاهی بیماران مراجعه می کنند و از پزشک می خواهند مثلا برای درد شکمشان سونوگرافی درخواست کند، در حالی که همان گونه که ذکر شد تا پزشک دلیل مشخصی برای انجام سونوگرافی نداشته باشد، این کار فقط باعث زحمت و مشکلات بعدی می شود.
در پایان، نکته ای که باید ذکر کنم این که یکی از وظایف پزشکان خانواده در سراسر جهان این است که به طور دقیق بدانند برای چه بیماری هایی چه روش های تشخیصی مناسب و مفید است. ولی در کشور ما آموزش تخصصی به پزشکان خانواده داده نشده است.
این در حالی است که در تمام کشورهای پیشرفته، پزشکی خانواده یک تخصص بوده و برای رسیدن به آن باید سه یا چهار سال دوره تخصصی بعد از پزشکی عمومی گذرانده شود.